COVIC-19-THERAPIESTUDIE
MIT HOCHDOSIERTEM REKONVALESZENTENPLASMA BEI VULNERABLEN
PATIENTENGRUPPEN
Kurzinformation für Ärztinnen und Ärzte
Wünschen Sie eine zusätzliche Therapieoption für Ihre an COVID-19 erkrankten Risikopatienten?
Nach wie vor gibt es COVID-19-Erkrankte, bei denen die Erkrankung einen schweren Verlauf nimmt.
Der hochdosierte Einsatz von Rekonvaleszentenplasma kann bei sehr früher Gabe wirksam sein, um bei vulnerablen Personen mit hohem Risiko die Entwicklung eines schweren COVID-19-Verlaufes zu verhindern
Nach einer Infektion mit dem Coronavirus bilden Menschen in der Regel spezifische Antikörper, die anderen Patienten mit einer akuten COVID-19-Erkrankung bei der Bewältigung dieser helfen könnten.
Mehrere Forschungsgruppen haben die Wirksamkeit einer Therapie mit Antikörpern, die sich im Blut Genesener befinden, in verschiedenen Studien untersucht, beispielsweise in der CAPSID-Studie (Results of the CAPSID randomized trial for high-dose convalescent plasma in severe COVID-19 patients; doi.org/10.1172/JCI152264)
In dieser vom DRK-Blutspendedienst Baden-Württemberg-Hessen gGmbH koordinierten Studie hatte eine Untergruppe von Patienten eine höhere kumulative Menge an neutralisierenden Antikörpern erhalten und zeigte signifikant kürzere Intervalle bis zur klinischen Besserung. Die Patienten dieser Gruppe konnten das Krankenhaus deutlich früher verlassen. Außerdem führte die Behandlung mit einer höheren Antikörper-Konzentration im Vergleich zur Kontrollgruppe insgesamt zu einer besseren Überlebensrate.
Bisherige Studienergebnisse sprechen dafür, dass Rekonvaleszentenplasma bei sehr früher und hochdosierter Gabe bei vulnerablen Personen mit hohem Risiko die Entwicklung eines schweren COVID-19 verhindern kann.
Dies soll bei älteren Menschen (ab 70 Jahren), Menschen mit Begleiterkrankungen und Menschen mit gestörtem Immunsystem im Rahmen dieser klinischen Studie „COVIC-19“ weiter untersucht werden.
COVIC-19 Studie
In dieser internationalen, multizentrischen, randomisierten Therapiestudie beteiligen sich zahlreiche Kliniken in Deutschland und anderen Ländern die Wirksamkeit von hochtitrigem Plasma von COVID-19 Genesenen und Geimpften für die Behandlung von SARS-CoV-2-Patienten mit hohem Risiko für einen schlechten Verlauf.
Beim Rekonvaleszentenplasma des DRK-Blutspendedienstes Baden-Württemberg-Hessen gGmbH für diese Studie handelt es sich um das Plasma von Menschen, die eine Infektion mit SARS-CoV-2 überstanden haben und zusätzlich auch geimpft sind. Dieses Plasma enthält eine sehr große Menge an spezifischen Antikörpern gegen das neue Coronavirus, das vulnerablen Patientinnen und Patienten in der Frühphase ihrer COVID-19-Erkrankung verabreicht werden soll.
Therapie mit Rekonvaleszentenplasma:
Zeitpunkt und Antikörperkonzentration sind entscheidend
Basierend auf zahlreichen Studienergebnissen zur Behandlung von COVID-19-Erkrankten mit Rekonvaleszentenplasma hat sich mittlerweile herauskristallisiert, dass eine frühzeitige Gabe von hohen Konzentrationen an neutralisierenden Antikörpern der Schlüssel zum Therapieerfolg bei besonders gefährdeten Patientengruppen sein könnte und weiter untersucht werden soll.
Zielgerichtete Auswahl von Spenderinnen und Spendern
Das verabreichte Volumen und die darin enthaltene SARS-CoV-2-Antikörperkonzentration war in
bisherigen Studien sehr variabel.
Studienergebnisse zeigen, dass es bei der Behandlung mit Rekonvaleszentenplasma auf
die Konzentration der Antikörper im Plasma ankommt.
Zwischenzeitlich wurden standardisierte Methoden entwickelt, sodass die Konzentration der
Antikörper im Plasma genau gemessen werden kann. Dies trägt dazu bei, eine zielgerichtete
Auswahl von Spenderinnen und Spendern zu treffen.
Für weitere Informationen nehmen Sie Kontakt zu einem Zentrum in Ihrer Nähe auf.
Einschlusskriterien
-
Alle Patienten mit Immundefizienz (ab 18 Jahren; unabhängig vom Impfstatus!), z.B.:
- Solidem Tumor mit Chemotherapie (bis 3 Monate nach Therapieende)
- Malignen Lymphomen (mit Behandlung in den letzten 12 Monaten und/oder Hypogammaglobulinämie)
- Leukämien / MDS mit Behandlung in den letzten 12 Monaten
- Zustand nach Organtransplantation oder Stammzelltransplantation
- Immunsuppressiver Behandlung mit anti-B-Zellantikörpern oder Mycophenolat in den letzten 12 Monaten
- AIDS
- Angeborenen Immundefekten
- Fehlendem SARS-CoV-2 Antikörper-Nachweis trotz Impfung
- Alle Patienten ab 70 Jahren ohne Corona-Impfung
-
Alle Patienten unter 70 Jahren ohne Corona-Impfung mit Vorerkrankungen, z.B.:
- Adipositas
- Asthma oder anderen chronischen Lungenerkrankungen
- Diabetes
- Chronischen Nierenerkrankungen
- Herzinsuffizienz oder anderen chronischen Herzerkrankungen
- Arterieller Hypertonie
- Zerebrovaskulären Erkrankungen
- Lebererkrankungen
- Rheumatoider Arthritis, Lupus oder Psoriasis
Wie läuft die COVIC-19 Studie ab?
Der Ablauf der Rekonvaleszentenplasma-Studie findet in fünf Schritten statt.

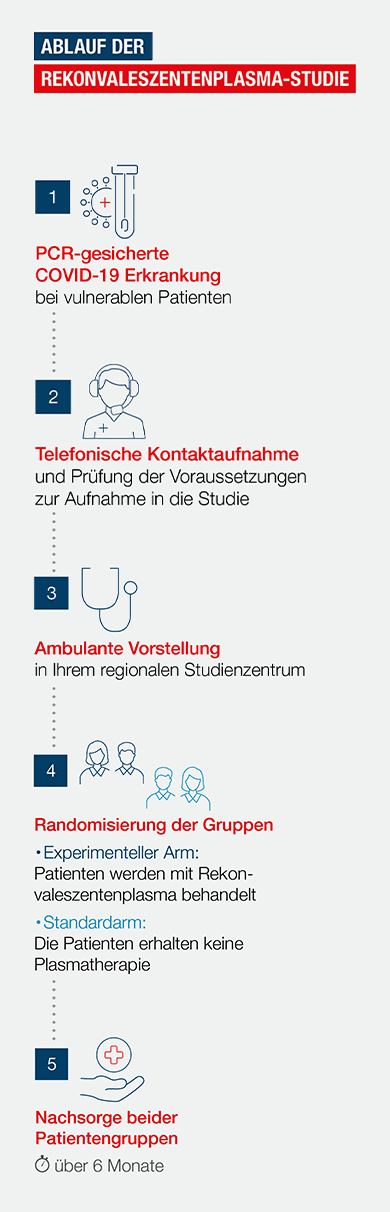
*Eine für Ihre Patienten eingeleitete, fortgeführte und angepasste COVID-19 Therapie ist parallel zu unserer COVID-19 Studie im Rahmen unserer Vorgaben für die erlaubte Standardmedikation jederzeit möglich.
Was ist die COVIC-19-Studie?
Die nachfolgende Grafik verschafft Ihnen einen Überblick zu der COVIC-19-Studie.
Wo befinden sich weitere Zentren in Deutschland?
Universitätsmedizin Rostock
Schillingallee 3618057 Rostock
Studienleitung: Prof. Dr. med. Thomas Thiele
Kontakt:
Herr Prof. Dr. med. Thomas ThieleCharité Berlin
Augustenburger Platz 113353 Berlin
Studienleitung: Dr. med. Eva Vanessa Schrezenmeier
Städtisches Klinikum Brandenburg GmbH
Hochstraße 2914770 Brandenburg an der Havel
Studienleitung: Prof. Dr. med. Peter Markus Deckert
Kontakt:
Frau Mandy VoortmannKlinikum Chemnitz
Flemmingstraße 29116 Chemnitz
Studienleitung: PD Dr. med. Mathias Hänel
Kontakt:
Frau Katja KolditzElblandklinikum Riesa
Weinbergstr. 81589 Riesa
Studienleitung: Prof. Dr. med. Jörg Schubert
Kontakt:
Frau Doreen SchumannStauferklinikum Schwäbisch Gmünd
Wetzgauer Str. 8573527 Mutlangen
Studienleitung: Prof. Dr. med. Holger Hebart
Kontakt:
Frau Christine PohlerKlinikum der Landeshauptstadt Stuttgart gemeinnützige Kommunalanstalt öffentlichen Rechts (gKAöR)
Kriegsbergstr. 6070174 Stuttgart
Studienleitung: Dr. med. Dennis Hahn
Kontakt:
Gillian McMurrayDiakonie-Klinikum Stuttgart
Rosenbergstraße 3870176 Stuttgart
Studienleitung: Prof. Dr. med. Jochen Greiner
Kontakt:
Frau Heike SchweigertInstitut für Klinische Transfusionsmedizin und Immungenetik Ulm
 Helmholtzstr. 10
Helmholtzstr. 10 89081 Ulm
Studienleitung: Univ. Prof. Dr. med. Hubert Schrezenmeier
Kontakt:
Frau Erika BillingerT: 0731 150 6286
Universitätsklinikum Ulm
Albert-Einstein-Allee 2389081 Ulm
Studienleitung: Prof. Dr. med. Beate Grüner
Kontakt:
Frau Dr. med. Lynn PetersUniversitätsklinik Frankfurt
ZIM 2, Abteilung Infektiologie-leitende Studienkoordination-
Theodor-Stern-Kai 7, Haus 68
60590 Frankfurt/Main
Kontakt:
E-MailT: (069) 6301-85236
Universitätsklinikum Tübingen
Medizinische Fakultät Institut für Klinische und ExperimentelleTransfusionsmedizin (IKET)
Otfried-Müller-Straße 4/1
72076 Tübingen
Kontakt:
E-MailT: 07071/29-81602
Berlin
Brandenburg
Chemnitz
Frankfurt
Riesa
Rostock
Schwäbisch Gmünd
Stuttgart
Tübingen
Ulm
Downloads
Hier finden Sie aktuelle Downloads zu der COVIC-19-Studie.


